疾患と症例
動脈管開存症と閉鎖術
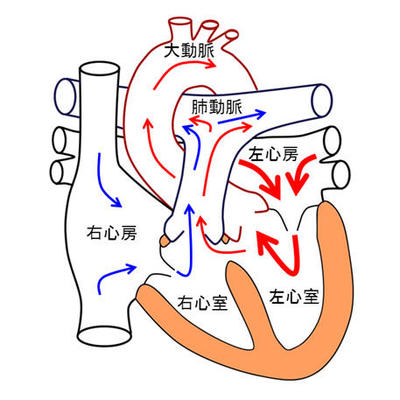
動脈管開存症とは
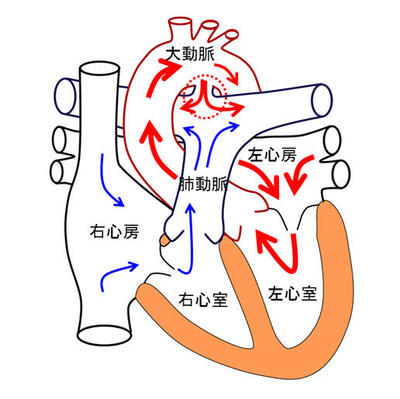
胎児期の赤ちゃんでは母体から酸素を譲り受ける為、肺は使われておりません。この時期、動脈管を通り肺動脈から大動脈へと血液が流れています。出生後、自身の肺で呼吸し始めると通常、動脈管は速やかに閉塞します。閉塞しない場合、動脈管開存症と呼ばれます。特に予定より早く生まれた赤ちゃんでは動脈管が閉じる機構が十分に働かず、動脈管開存症の頻度が高くなります。
図のように大動脈から動脈管を通り肺へ余分な血液が流れ込み、これにより左側の心臓への負担は増加し、心不全を引き起こします。また肺への血流過多により肺うっ血、肺高血圧を来します。また小さいお子さんの場合は、血流障害により、脳、消化管、腎臓などの臓器障害を来すことがあります。
まず、インドメタシン等の薬物療法により閉鎖を試みますが、無効の場合、全身状態から薬物療法が行えない場合、出生後時間が経っており、薬物療法による閉鎖が見込めない場合は手術による閉鎖が必要となります。
動脈管閉鎖術(クリッピング)
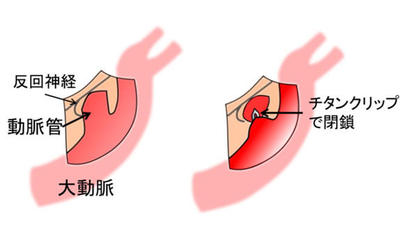
・手術は体を横に向けて、左の胸、肩甲骨の下に約2.5~5cm程度を切開、肋骨の間で胸を開きます。
・肺を前方に除けると、背骨側で、大動脈と動脈管が走行しており、反回神経に注意しつつ動脈管の両脇を剥離し、クリップを入れるスペースを確保します。
・動脈管の直径に合わせたチタンクリップにて動脈管を閉鎖します。動脈管の全周を剥離する必要や脆い動脈管を傷つけることもなく、確実に閉鎖できる方法です。
・ただし、動脈管が非常に太い場合は糸による結紮術とクリップとの併用により閉鎖することもあります。
・出血、肺損傷がないことを確認し、体格の小さいお子さんではドレーンを留置せず、創を閉鎖します。
体動脈肺動脈短絡術
先天性心疾患によるチアノーゼ
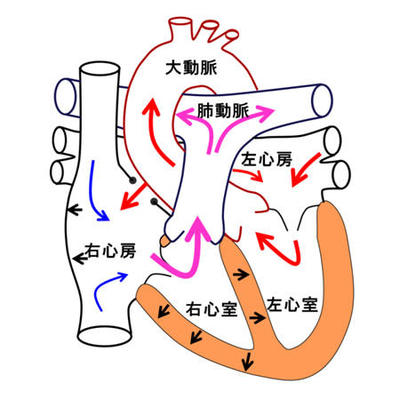
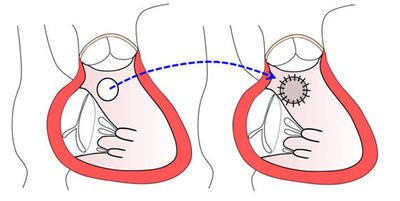
先天性心疾患のなかで、全身からの静脈血が肺で酸素化されずに全身に流れてしまう病気をチアノーゼ性心疾患と呼びます。代表的なものとしてファロー四徴症(図1左)や単心室症(+肺動脈閉鎖または肺動脈狭窄: 図1右)などがあります。これらの疾患では肺への血流量が極端に少ないと重度の低酸素血症となる為、肺血流を増加させる必要があります。生後間もない時期で、動脈管が開存しておれば、プロスタグランディンの持続点滴により、動脈管を拡張させ、肺への血流量を維持することが可能です。しかし、動脈管が閉鎖してしまっている場合や、プロスタグランディンの投与期間が長くなると合併症も起こしやすくなるため、外科的方法により肺血流を維持しなければなりません。

体動脈肺動脈短絡術とは
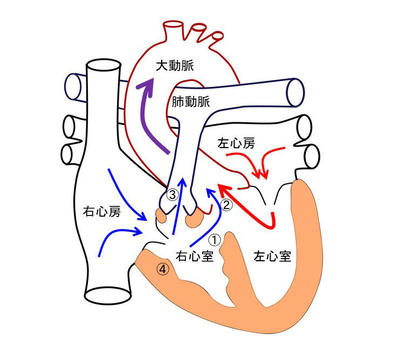
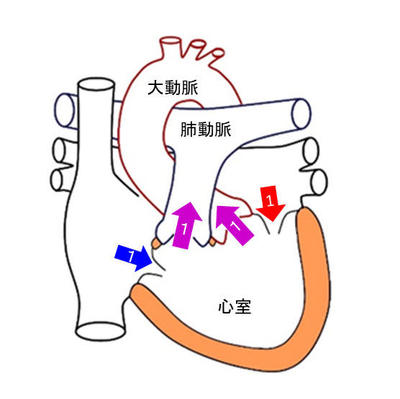
図2のように大動脈から出て頭や腕に向う動脈と肺動脈の間を人工血管でつなぎ、肺への血流を増加させる手術です。低酸素血症の改善と共に、末梢肺動脈の発育や左心室の発育も期待できます。
① どの血管同士をつなぐかによって、前胸部からアプローチするか、左右どちらかの開胸で行うかを選択します。また手術で人工心肺装置が必要な場合や、末梢肺動脈狭窄の形成が必要な場合などは、前胸部切開で行います。
② 人工心肺を用いない場合は、一方の肺動脈をテスト遮断して、酸素化が維持されていることを確認した上で、人工血管の吻合を行います。
③ 通常ゴアテックスと呼ばれる素材の人工血管を用います。人工血管の直径は3~6mmまでありますが、お子さんの体重、血管の太さ、低酸素血症の程度などからサイズを決定しています。
④ 吻合後適切な酸素化と血圧が維持されていることを確認し、術後の出血に備えてドレーンと呼ばれる管を留置し、創を閉じて手術は終了します。
体動脈肺動脈短絡術の適応疾患
① 二心室疾患:ファロー四徴症、肺動脈閉鎖兼心室中隔欠損症、両大血管右室起始症、純型肺動脈閉鎖症、完全大血管転位症(肺動脈弁狭窄を伴う)、修正大血管転位症(肺動脈弁狭窄を伴う)など。
② 単心室疾患:肺動脈閉鎖や肺動脈狭窄を伴う単心室症(三尖弁閉鎖症、僧帽弁閉鎖症、両房室弁左室挿入、両房室弁右室挿入など)。
心房中隔欠損症と閉鎖術
心房中隔欠損症とは
生まれつき左右の心房を隔てる中隔に穴があいている状態を心房中隔欠損症と呼びます。先天性心疾患の中では比較的頻度の高い疾患です。
図のように左心房からの血液が心房中隔欠損を通って右心房に漏れ、右心房-右心室-肺の間で空回りを起こしています。これにより、特に右側の心臓への負担は増加し、心拡大、肺うっ血を引き起こします。また肺への血流が増加した状態が続くと、肺動脈の壁は次第に硬くなり肺高血圧の進行を来します。
乳幼児期から心臓への負荷が大きい為に、体重が増えにくい、気道感染を繰り返すなどといった症状がみられることがあります。逆に無症状のまま成人まで達し、心房負荷による不整脈から発見されることもあります。
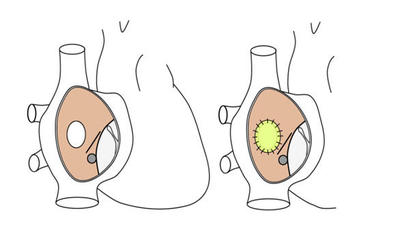
心房中隔欠損症の分類
図のように、欠損孔の位置によって分類し、それぞれの型により特徴があります。

心房中隔欠損症の手術適応
・穴が大きく、乳幼児期に体重増加不良、気道感染を繰り返す場合は手術が必要となります。
・症状がなくても心臓カテーテル検査での肺血流/体血流の比が1.5~2倍以上の場合、心エコーで同様の所見を認める場合、右側の心臓の拡大が明らかな場合は手術が望ましいとされています。
・ただし、肺高血圧が進行し、高度になってしまうと、手術による閉鎖が出来なくなります。
心房中隔欠損閉鎖術
・手術は人工心肺装置を用い、大動脈遮断法にて心臓を停止させて行います。
・穴が小さい場合は直接縫合して閉鎖しますが、多くの場合、パッチを穴の周りに縫い付け閉鎖します。
・パッチの素材は心膜やダクロンと呼ばれる人工素材を用います。
・縫合の際には刺激伝導系と呼ばれる組織を回避して縫合することが重要です。伝導系は肉眼的には判別できませんが、周囲組織を含めた解剖形態から走行を判断します。
心室中隔欠損症と閉鎖術
心室中隔欠損症とは
生まれつき左右の心室中隔に穴があいている状態を心室中隔欠損症と呼びます。先天性心疾患の中では最も頻度が高いと言われています。
図のように左心室から欠損孔を通じて肺へ必要以上の血液が漏れ、心臓の負担は増加し、心拡大、心不全症状の進行を引き起こします。また肺への血流が増加すると、肺動脈での圧の上昇(肺高血圧の進行)を来します。穴の大きさによって症状の程度は異なります。
赤ちゃんの心不全は、多呼吸・哺乳不良・体重増加不良などの症状で現れます。
心室中隔欠損症の分類
穴の位置によって図のような分類があり、それぞれ特徴があります。

心室中隔欠損症の手術適応
・幼児期に心不全症状を認める場合、早期の手術が必要となります。
・心不全症状がなくても穴が大きく、肺高血圧を認める場合は肺高血圧の進行を防ぐ為に早めの手術が望まれます。
・中等度以下の穴で閉鎖傾向がない場合、心拡大等の心臓への負荷所見がある、大動脈弁の変形の進行や逆流の出現が認められる、感染性心内膜を発症された場合などでは手術が望ましいとされています。
・ただし、肺高血圧が進行し、高度になってしまうと、手術による閉鎖が出来なくなります。
心室中隔欠損閉鎖術
・手術は人工心肺装置を用い、大動脈遮断法にて心臓を停止させて行います。
・穴の位置によっては肺動脈切開から閉鎖する場合と、右心房切開から閉鎖する場合があります。
・パッチを穴の周りに縫い付け閉鎖します。
・パッチの素材はダクロンやePTFEと呼ばれる人工素材を用います。
・縫合の際には刺激伝導系と呼ばれる組織を回避し縫合することが重要ですが、この組織は肉眼的には判別できません。
ファロー四徴症
ファロー四徴症とは
右の図のように①心室中隔欠損②大動脈騎乗③肺動脈狭窄④右室肥大からなる疾患です。問題点は右心室から肺動脈への通路が狭く、大動脈弁が心室中隔欠損を越えて一部右心室に開口しているため、静脈血(青)の一部が大動脈に流れチアノーゼ(低酸素血症)を来します。
生後早期から高度の低酸素血症を認める場合、末梢肺動脈狭窄が強い場合、左心室が小さい場合などは、まず体動脈肺動脈短絡術を行い、成長を待って修復術を行います。
ファロー四徴症修復術
①心室中隔欠損の閉鎖②肺動脈(右室流出路)狭窄の解除、からなります。右室流出路狭窄の程度はお子さんによって異なり、可能であればご自身の肺動脈弁を温存しその前後をパッチ拡大しますが(A)、肺動脈弁の温存が困難な場合は右心室から肺動脈弁を越えて肺動脈までパッチ拡大する必要があります(B)。術後はある程度の肺動脈弁狭窄、逆流が残存する為、定期的な通院が必要です。
フォンタン手術
機能的単心室の問題点と外科治療
単心室症では全身からの静脈血と肺静脈血が心室内で混合しチアノーゼ(低酸素血症)を呈します。また心室の仕事量が多いのも問題となります(心室の仕事量=体血流量+肺血流量)。心室の分割が困難である単心室症に対し、チアノーゼの改善と心室の仕事量軽減のためにフォンタン手術を行います。
フォンタン手術は通常段階的に行われ、グレン手術(上大静脈を肺動脈に吻合)を行った後に成長を待ってフォンタン手術(下大静脈と肺動脈を吻合)を行います。
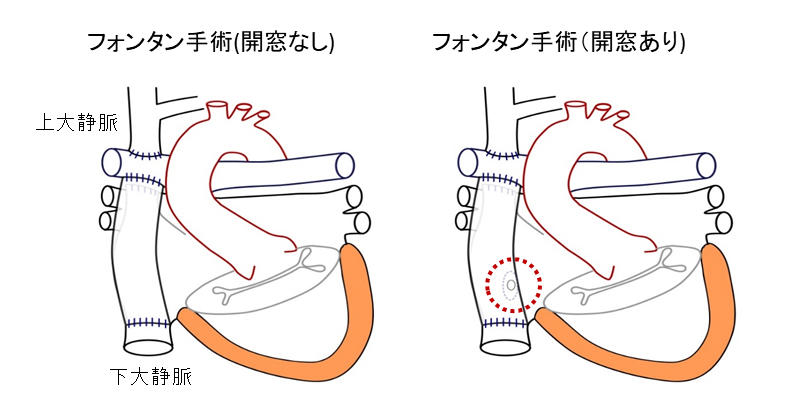
フォンタン手術
通常人工血管を用いて下大静脈と肺動脈を吻合します。お子さんの状態によっては人工血管と心房の間に小さな交通(開窓)を作成することがあります。
フォンタン手術の適応
フォンタン手術は全身から静脈血を心臓(ポンプ)を介さずに肺に還流させるため、肺血管抵抗が低く、心室機能が良好であることが望ましいとされます。心臓カテーテル検査にてこれらの条件を調べ、フォンタン手術および開窓の適応を判断します。
フォンタン手術後
長期間にわたって良い循環を維持する為に定期的な通院と服薬の継続が必要です。
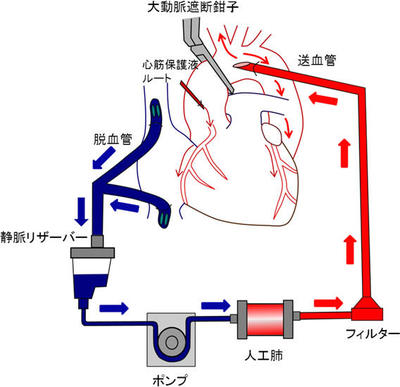
人工心肺回路と心臓手術のながれ
1: 抗凝固剤(ヘパリン)を投与。
2: 送血管を大動脈、脱血管を大静脈または心房に挿入し、人工心肺補助を開始。
3: 動脈遮断、心筋保護液を注入し、心臓を止めて保護。
4: 心臓内を修復。
5: 大動脈遮断を解除、心拍の再開。
6: 人工心肺装置からの離脱。
心臓の手術に起こりうる合併症と危険性
それぞれの疾患や術前の状態、重症度によって起こる頻度は異なりますが、心臓の手術に起こりうる合併症は以下の通りです。
出血、感染症、不整脈、心不全、乳び胸、心嚢液貯留、反回神経麻痺、横隔神経麻痺、塞栓症 (脳梗塞、心筋梗塞など)、呼吸不全、循環不全など
また近年の報告では、手術による死亡の危険性は1~2%以下と言われていますが、術前のお子さんの状態によって危険性は異なります。
診療実績
診療体制
心臓手術は月から金曜まで毎日行っており、外来は月、水、金の午後 2診の体制です。
診療内容
・無輸血手術、低侵襲手術により、在院日数の短縮に取り組んでいます。特に改良型人工心肺回路の導入により、より低体重でも無輸血手術が可能となっています。
・新生児から若年成人まで、あらゆる先天性心疾患の手術を行っています。
・左心低形成症候群に対するNorwood手術、無脾症候群に対する総肺静脈還流異常修復術など、新生児重症開心術にも積極的に取り組み、成果を挙げています。
・非開心術としては、肺血流増多症例に対する肺動脈絞扼術、肺血流減少症例に対する体肺動脈短絡手術、肺動脈分布異常に対する統合的肺動脈形成術、右室低形成を伴う純型肺動脈閉鎖症に対する直視下肺動脈弁切開術(open Brock手術)、両方向性Glenn手術、1000g未満の未熟児動脈管開存症に対する動脈管結紮術などを行なっています。
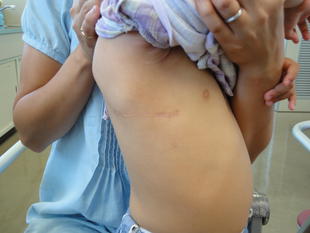
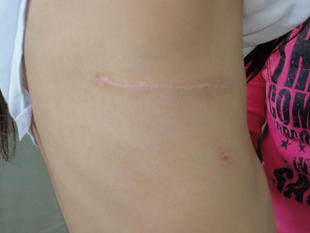
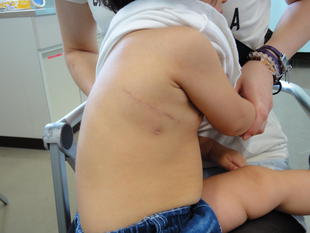
・軽症のお子さんには、なるべく手術創が目立たないような工夫を行っています。美容的に優れた右後側方開胸アプローチによる心房中隔欠損閉鎖術は30年以上の歴史と300例以上の実績があります。さらに最近の年長児に対する腋窩小切開アプローチは、創痕が目立たず、ケロイド化も少ないアプローチです。
診療統計(年次別心臓手術内訳)
| 連絡先 | 連絡先:兵庫県立こども病院 心臓血管外科 住所:〒650-0047 神戸市中央区港島南町1丁目6-7 電話(078) 945-7300(代表) 手術に関することは、各診療科窓口 日帰り手術当日の体調・麻酔に関することは、麻酔科 |
|---|